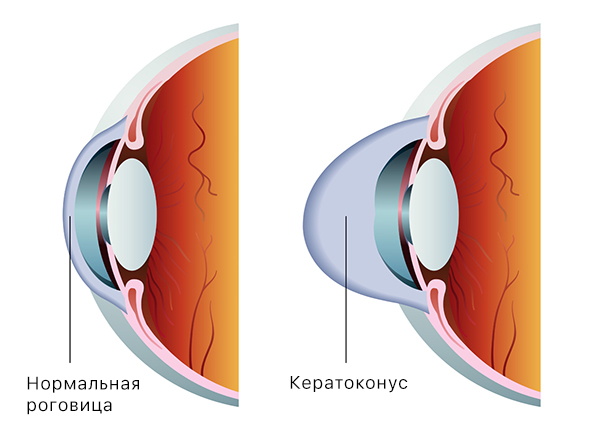
Кератоконус
Кератоконус – хроническое прогрессирующее заболевание, постепенно приводящие к истончению роговицы, в результате ослабления связей коллагеновых волокон и срединных слоёв роговицы, придающих ей плотность.
Этиология кератоконуса и других видов кератэктазий в настоящее время неизвестна. Предполагается, что наличие заболевания связано с генетической предрасположенностью, которая усложняется внешними факторами.
На сегодняшний день наиболее распространенными методами лечения, применяющимися при начальных стадиях кератоконуса, являются использование жесткие газопроницаемых контактных линз и имплантация интрастромальных роговичных сегментов (ИРС).
В большинстве случаев радикального хирургического лечения кератоконуса выполняется послойная или сквозная кератопластика, при которых весьма высоки риски возникновения послеоперационных осложнений.
Кросслинкинг роговичного коллагена
Идея использования консервативного метода лечения кератоконуса появилась у группы исследователей Дрезденского Технического Университета. T. Seiler и G. Wollensak взявших за основу принцип фотополимеризации, уже давно используемый в стоматологии («световая пломба»).
В результате научных исследований была разработана наиболее безопасная и эффективная техника кросслинкинга (поперечного «склеивания») роговичного коллагена, основанная на эффекте фотополимеризации стромальных волокон под воздействием фоточувствительной субстанции (раствор рибофлавина) и низких доз ультрафиолетового излучения твердотельного UVA – источника.
Было доказано, что под влиянием ультрафиолетового излучения и рибофлавина происходит усиление поперечных внутримолекулярных связей роговичного коллагена с образованием димеров из двух α-цепей без деградации коллагеновых белков. Для использования в клинической практике был разработан прибор с твердотельным ультрафиолетовым источником, имеющий два наконечника и кнопку регулировки мощности.
Этапы проведения операции кросслинкинг
На первом этапе производится деэпителизация роговицы и закапывание 2 — 4 капель раствора, содержащего 0,1% рибофлавин, 20% декстран и анестетик. Через 30 минут с использованием щелевой лампы с синим светофильтром выявляют желтую вспышку в передней камере (что означает пропитывание роговицы). Затем используя УЗ пахиметрию определяют толщину роговицы, которая должна быть не менее 400 мкм.
На втором этапе выполняется экспозиция ультрафиолета. Ультрафиолетовое излучение с длиной волны 365 нм фокусируется на роговице, с расстоянием от источника до роговицы – 5-6 см. В течение 30 минут производится дополнительная инстилляция рибофлавина с периодичностью в 2 минуты. После операции накладывается мягкая контактная линза и назначаются местные антибиотики, противовоспалительные препараты, а также стероиды.
Были проведены исследования и рассчитано, что при стандартной терапевтической мощности излучения (3 МВт/см²), энергия на уровне глубоких слоев роговицы безопасна для эндотелия (при толщине роговице более 400 мкм). Однако, в случаях развитого кератоконуса с выраженным истончением роговицы, стандартная доза воздействия оказывается губительной для эндотелиальных клеток.
Смысл его заключается в использовании гидрогелевой мягкой контактной линзы с толщиной 100 мкм без УФ-фильтра, что позволяет осуществлять операцию у пациентов с тонкой роговицей за счет увеличения общей толщины роговицы и исключения повреждающего действия ультрафиолета на эндотелиальный слой роговицы.
Использование разработанного метода лечения позволяет выполнять процедуру кросслинкинга у пациентов с кератоконусом в случаях, когда центральная толщина роговицы после деэпителизации меньше 400 мкм.

После операции кросслинкинг наблюдалось повышение некоррегированной остроты зрения в среднем на 1 – 2 строки и коррегированная острота зрения на 1 строку уже через месяц после лечения. Единственным побочным эффектом процедуры Фемто-КРК был кратковременный отёк роговицы. Он отмечался приблизительно в 40% случаев.
Многочисленные экспериментальные и клинические исследования показали эффективность и безопасность процедуры рибофлавин-UVA-индуцированного кросслинкинга роговичного коллагена для лечения прогрессирующего кератоконуса.
Имплантация интрастромальных роговичных сегментов
В зависимости от толщины и диаметра имплантация интрастромальных роговичных сегментов сила уплощения кривизны роговицы может быть различной. Учитывая индивидуальные кератотопографические особенности пациента, имплантируется один или два сегмента, а также подбирается толщина сегментов. Чем больше толщина ИРС и диаметр имплантации, тем более сильный уплощающий эффект на роговицу будет оказан.
Учитывая биомеханический эффект и принцип действия ИРС, формируемый ФС лазерной установкой роговичный туннель должен быть несколько меньше имплантируемого сегмента, в связи с тем, что уплощающий эффект центра роговицы происходит за счет резкого утолщения роговицы в зоне имплантации ИРС.
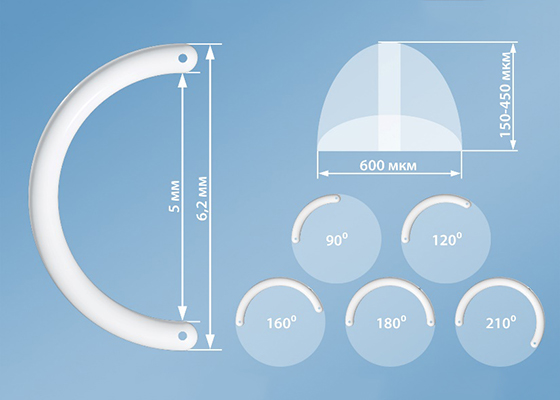
Роговичные сегменты
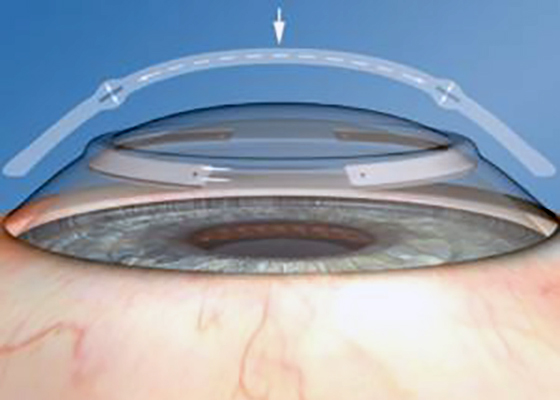
Биомеханика роговицы – эффект уплощения центра роговицы после имплантации ИРС
Этапы проведения операции по имплантации ИРС

Завершена фемтодиссекция роговичного туннеля
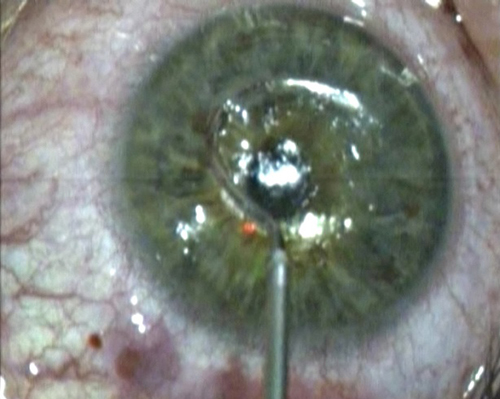
Этап сепаровки туннеля
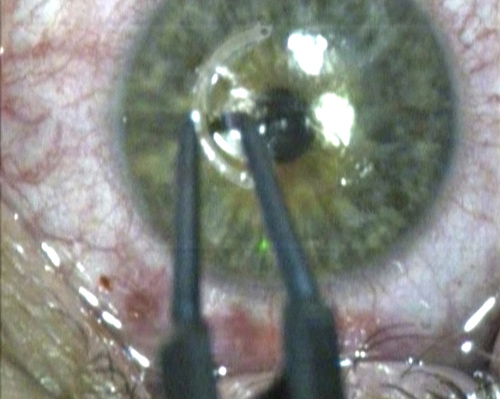
Имплантация ИРС в туннель
В завершении операции при необходимости на разрезы накладывается два одинарных погружных шва. Однако, в случае герметичности и хорошей адаптации краев разреза, от швов лучше отказаться и наложить мягкую контактную линзу (МКЛ). МКЛ снимается на следующий день после операции. В послеоперационном периоде назначаются инстилляции антибиотика и кортикостероидного препарата.
— Прогрессирующий кератоконус;
— Кератоконус с непереносимостью контактных линз;
— Прозрачная периферическая дегенерация роговицы;
— Ятрогенная кератэктазия;
— Неправильный астигматизм после радиальной кератотомии;
— Неправильный астигматизм после сквозной кератопластики;
— Роговичный астигматизм после травмы;
Противопоказания:
— Острый кератоконус;
— Кератометрия > 70 дптр.;
— Грубое центральное помутнение роговицы;
— Состояние после сквозной кератопластики с децентрацией трансплантата;
— Тяжелые аутоиммунные заболевания;
— Рецидивирующая эрозия роговицы.

Сквозная кератопластика
Важным преимуществом ФС лазера при проведении сквозной кератопластики является большая безопасность операции по сравнению с традиционной методикой. Технические особенности процедуры фемтодиссекции исключают опасность внезапной разгерметизации передней камеры и вероятности повреждения радужки.
Возможность выбора анатомо-топографических параметров при проведении фемтодиссекции в зависимости от индивидуальных особенностей роговицы пациента и реципиента позволяют оптимально и точно выполнить операцию. Это имеет значение в получении максимального клинического результата.
Показания для сквозной кератопластики
— Дистрофия Фукса 25%
— Кератоконус 18%
— Повторные пересадки 17%
— Буллезная кератопатия при артифакии 17%
— Рубцевание роговицы 5%
— Дистрофии роговицы 5%
— Язвы роговицы 4%
— Буллезная кератопатия при афакии 4%
— Кератит, вызванный Herpes simplex 3%
— Врастание эпителия 2%
Геометрия форм роговичных фемтодиссекционных разрезов выполняемых при сквозной кератопластике с использование ФС лазерных установок:
а) «TopHat»;
б) «Mushroom»;
в) «Standard»;
г) «Zigzag»;
д) «Cristmas Tree»;
е) «Zig Sguare».
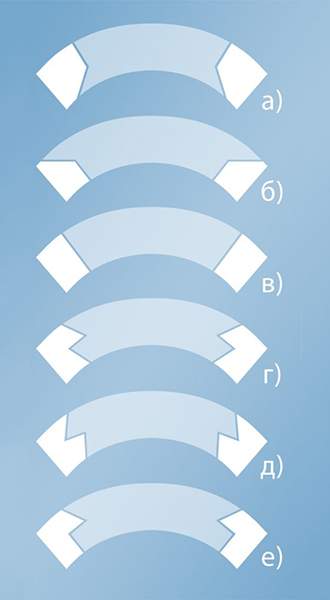
Преимущество фемтодиссекционных разрезов заключается в хорошей сопоставимости краев донорского материала с роговицей пациента. А целью специфической геометрической формы трансплантата является эффект самогерметизации роговицы. При наложении швов для герметизации раны и сопоставления краев требуется меньшее натяжение, что способствует меньшему искажению роговицы и уменьшению индуцированного астигматизма.
Однако, каждая из геометрических форм имеет свои плюсы и минусы и применяется дифференцированно от вида и локализации поражения роговицы. Так, например, принципиальным недостатком зигзагообразного профиля операционного разреза является уменьшение площади задней поверхности роговицы. Этот факт является неблагоприятным у пациентов с эндотелиальной дистрофией Фукса и эндотелиально-эпителиальной дистрофией.
Таким образом, если возникает необходимость заменить преимущественно эндотелий, то эндотелиальная сторона трансплантата должна быть больше по диаметру, чем эпителиальная, целесообразно применения техники «цилиндра» («tophat»). В случае, когда требуется в большей степени восстановить поверхностный слой роговицы, выбор делается в пользу формы «гриб» («mushroom»).
Этапы проведения сквозной кератопластики
На ФС лазерной установке проведение фемтодиссекции при выполнении сквозной кератопластики выполняется по направлению от эндотелия к эпителию. Важно то, что вся процедура проводиться под визуальным контролем хирурга.
Первый этап – подготовка донорского трансплантата.
Установив роговицу реципиента в искусственную переднюю камеру, производиться процедура стыковки ФС лазерной установки с донорской роговицей посредством интерфейса.
После достижения оптимальной компрессии роговицы реципиента выполняется процесс фемтодиссекции.
Проведя осмотр роговичного трансплантата на предмет возможных повреждений, хирург может приступить к работе с глазом реципиента.
Второй этап – фемтодиссекции роговицы реципиента.
Процесс фемтодиссекции также производиться по направлению от эндотелия вверх к эпителию. О завершение процедуры может сигнализировать появление пузырьков газа в передней камере.
После завершения процедуры фемтодиссекции и снятия вакуума, в переднюю камеру реципиента через парацентез производиться введение вискоэластика с целью поддержания глубины передней камеры. Рассечение оставшихся «тканевых мостиков» в зонах васкуляризированой, рубцово-измененной роговицы производится хирургом вручную с использованием ножниц, алмазного скальпеля.
При применении техники сквозной кератопластики с использованием фемтосекундной лазерной установки особое внимание следует уделять конечным этапам отделения донорского трансплантата, поскольку можно повредить эндотелий роговицы. Важно поддерживать достаточную глубину передней камеры реципиента в течение всей операции для минимизации травмы эндотелиальных клеток.
В зависимости от геометрии трансплантата применяются разные техники наложения швов. После наложения швов и до их затягивания производиться вымывание вискоэластика из передней камеры пациента.

Форма роговичного трансплантата «Гриб»

Глубокая передняя послойная кератопластика (FS-DALK)
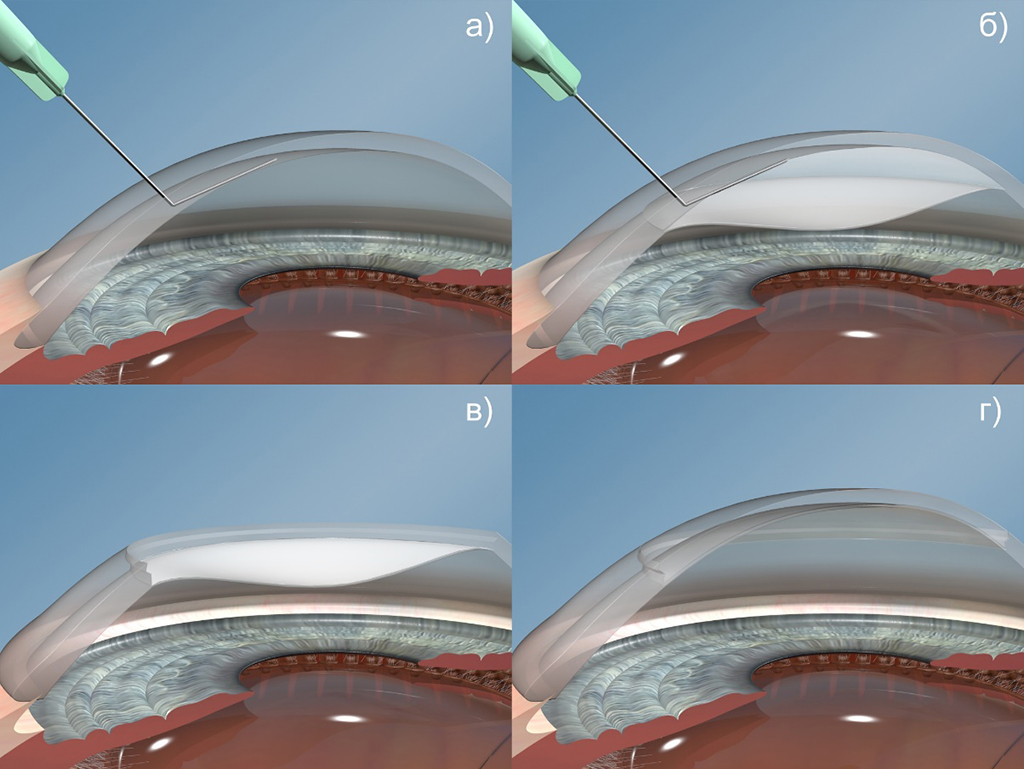
Схема проведения ГППК по методике «Большого пузыря» («Big bubble»)
Задняя автоматизированная послойная кератопластика
Замена задних слоев роговицы (Descemet stripping (automated) endothelial keratoplasty – DSAEK) является эффективным методом лечения пациентов с заболеваниями роговичного эндотелия. Этапы развития технологии пересадки задних слоев роговицы отражают многочисленные аббревиатуры: PLK/DLEK/DSEK/DSAEK/FS-DSAEK/DMEK.
Первым этапом операции DSAEK является формирование эндотелиально-стромального трансплантата донорской роговицы при помощи специализированного микрокератома. Затем используя специальную хирургическую технику удаляется эндотелий пациента. В зависимости от различных модификаций при помощи инжектора или «глайда» трансплантат в свернутом виде вводиться в переднюю камеру реципиента, расправляется и прижимается введением воздуха в переднюю камеру.
Селективная замена задних слоев роговицы при заболевании эндотелия имеет определенные преимущества в сравнении со сквозной кератопластикой.
Преимущества:
— быстрая зрительная реабилитация;
— минимальные изменения топографии;
— стабильная оптическая сила роговицы;
— стабильная гидродинамика глазного яблока.
Однако, существуют и осложняющие факторы, связанные с гибелью эндотелиальных клеток при введении и расправлении трансплантата в передней камере, а также в случаях его дислокации и повторных манипуляциях. Примерно в 10% случаев вторым этапом проводиться сквозная кератопластика.
Артифакичный глаз с более глубокой передней камерой более удобная хирургическая «площадка» для проведения манипуляций по позиционированию эндотелиально-стромального трансплантата.
С появлением способности формирования эндотельно-стромального лоскута заданной формы и толщины используя ФС лазерных установок решились многие вопросы.







